शैलजा तिवले
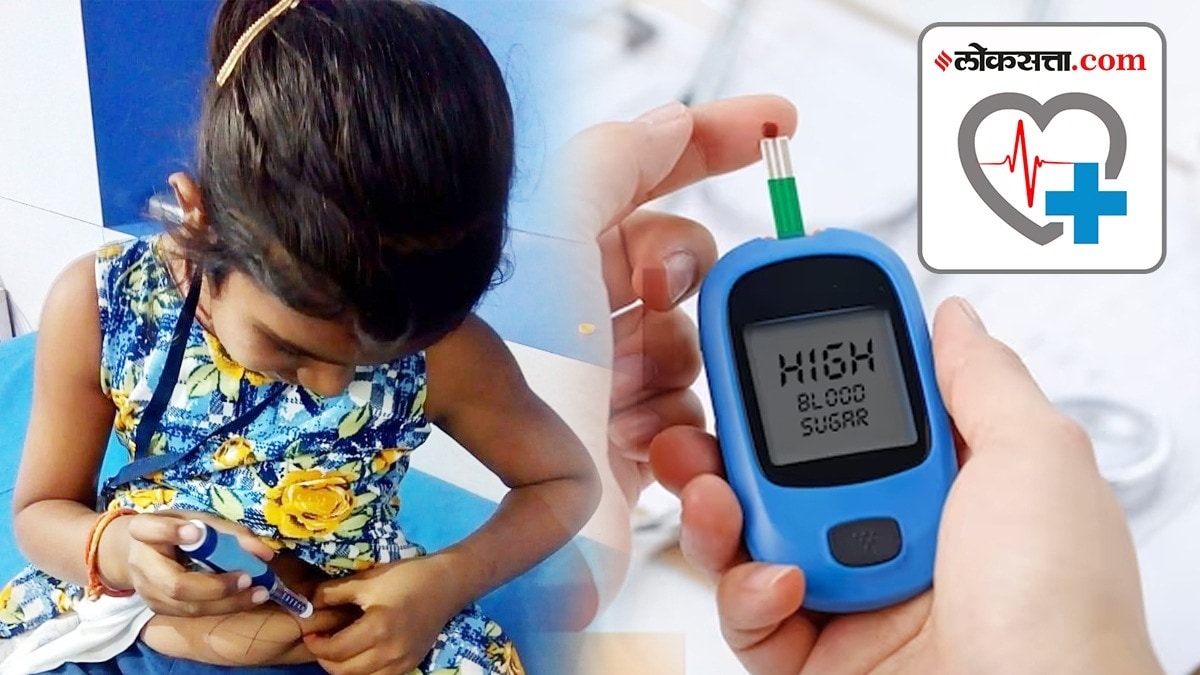
टाईप १ मधुमेह, बहुतांशपणे बालकांमध्ये होणारा हा आजार तसा जीवघेणा. चिमुरड्या वयापासून जगेपर्यत इन्सुलिनवर अवंलबून असलेल्या या आजाराशी झगडणं तस सोपं नाही. एकीकडे इन्सुलिन, सिरींज, मधुमेह तपासणीसाठी ग्लुकोमीटर, त्याच्या पट्ट्या असा वारेमाप खर्च तर दुसरीकडे इन्सुलिन घेणे, मधुमेहाची तपासणी करणे आणि आहार याबाबत मार्गदर्शनाचा अभाव. त्यामुळं या आजाराबाबत अज्ञानच मोठ्या प्रमाणावर आहे.
शहरी भागात एकवेळ खासगी डॉक्टर, विविध संस्था मदतीला धावून येतात. परंतु ग्रामीण भागात सगळ्याचीच वानवा. त्यामुळं दुर्गम खेड्यापाड्यातील मुलांमध्ये या आजाराचे निदान जीवावर बेतल्यावरच होते. निदान झालं तरी पुढं या बालकाचा सांभाळ कसा करायचा याची वाट दाखवणार कुणी नाही. शेवटी मूल जगण्याच्या आशा मंदावत जातात आणि पालकांपुढे हताश होण्याशिवाय पर्याय नसतो. खरंतर इन्सुलिन आणि योग्य मार्गदर्शन मिळाल्यास टाईप १ मधुमेही देखील सर्वसामान्य आयुष्य जगू शकतात. परंतु या आजाराबाबत सरकार दरबारी इतकी अनास्था आहे की याबाबत जनजागृती, सोईसुविधा उपलब्ध करणे तर दूरच या आजाराने ग्रस्त मुलांची साधी आकडेवारीदेखील उपलब्ध नाही. सरकारच्या या अनास्थेमुळं अनेक कोवळ्या जीवांचा जगण्याचा अधिकार नाकारला जात आहे.
आणखी वाचा: मधुमेहाच्या लाटेमुळे टीबीच्या प्रसारास बळ
नाशिकच्या प्रतीक्षा कांबळेला सहा वर्षाची असताना कांजण्या आल्या. तिची प्रकृती दिवसेंदिवस कमजोर होत होती. घराजवळील डॉक्टरांनी अशक्तपणा आल्याने तिला ग्लुकोज लावले. तशी प्रतीक्षाची प्रकृती आणखीनच गंभीर झाली. अखेर डॉक्टरांनी तिला मोठ्या रुग्णालयात दाखल करण्यास सांगितले. मग तिच्या पालकांनी १०० किलोमीटरवरील नाशिक शहरातील खासगी रुग्णालय गाठले. तिथं लगेचच तिच्या चाचण्या केल्या गेल्या. त्यात प्रतीक्षाला टाईप १ मधुमेह असल्याचं समजले. ग्लुकोज लावल्याने रक्तातील साखरेची पातळी खूप वाढली असल्याच डॉक्टरांनी सांगितलं. तिच्या आईवडिलांसाठी हा खूप मोठा धक्का होता. घरामध्ये कोणालाही मधुमेह नसताना आपल्या मुलीला इतक्या लहानपणी मधुमेह कसा झाला हाच प्रश्न त्यांना सतावत होता.
खासगी रुग्णालयात आठवडाभरात प्रतीक्षाची प्रकृती थोडी बरी झाली. पण रुग्णालयाच बिल एक लाख झालं म्हणून आठव्या दिवशी त्यांनी तिला घरी आणलं. प्रतीक्षाचे बाबा रोजंदारीवर चालकाच काम करतात. इतकी मोठी रक्कम भरण शक्य नसल्यानं त्यांनी नातेवाईकांकडून उसने, दागदागिने गहाण ठेवत बिल भागवले. पण आता पुढचा खर्च कसा करायचा हा गंभीर प्रश्न त्यांच्यापुढे निर्माण झाला होता. प्रतीक्षाची आई भाग्यश्रीताई सांगतात, “इन्सुलिन रोज द्याव लागेल आणि गोड खायला देऊ नका इतकच काय ते रुग्णालयात समजलेलं. सुरुवातीला इन्सुलिन टोचताना हात थरथरायचा. तिची तब्बेत वारंवार बिघडायची. तिला पुन्हा एकदा रुग्णालयात दाखल करावं लागलं. प्रतीक्षाला कसं सांभाळू तेच समजायचं नाही.”ही स्थिती केवळ प्रतीक्षाच्या आईवडिलांची आहे असं नाही. टाईप १ मधुमेही बालकांचे पालक विशेषत: ग्रामीण भागातील पालक बाळाला कसं सांभाळणार, त्याच्या इन्सुलिनसह इतर बाबींसाठी दर महिन्याला पैसे कुठून आणणार या प्रश्नांशी रोज झगडत आहेत.
आणखी वाचा: मृगजळ : मानसिक आरोग्य विम्याचे!
टाईप १ मधुमेह म्हणजे काय?
मधुमेह म्हणजे शरीरामध्ये इन्सुलिन या अंत:स्रावींची (हार्मोन्स) निर्मिती न होणे किंवा त्याला अवरोध निर्माण होणे. अन्नाच्या चयापचयासाठी स्वादुपिंडामध्ये स्रवल्या जाणाऱ्या काही अंत:स्रावींपैकी इन्सुलिनची फार आवश्यकता असते. इन्सुलिनच्या अभावामुळे चयापचय क्रियेमध्ये समतोल राहत नाही. त्यामुळे शरीराचे नीटसे पोषण होत नाही. रक्तातील द्राक्षजा (ग्लुकोज) पेशिकांच्या आतील भागात पोहचविण्याचे महत्त्वाचे काम इन्सुलिन करत असते. या द्राक्षजेपासून पेशिकांना शक्ती मिळते आणि त्यांचे कार्य उत्तम प्रकारे चालते. इन्सुलिन उपलब्ध नसल्यास रक्तातील साखर वाढत राहते व पेशी उपाशीच राहतात. पेशी कार्यरत नसल्यानं मग शरीर कार्यरत राहण्यात अनेक अडथळे निर्माण होतात.
मधुमेहाचे चार प्रकार असून यातील पहिला म्हणजे टाईप १ मधुमेह. या मधुमेहींमध्ये इन्सुलिनचा पूर्णपणे अभाव असतो. कारण त्यांचं स्वादुपिंड अजिबात इन्सुलिन तयार करत नाहीत. त्यामुळं उपचार म्हणून यांना दररोज दर काही तासांनी इन्सुलिनचं इंजेक्शन घेणं अनिवार्य असतं. टाईप २ मधुमेह म्हणजे स्थूलपणा किंवा इतर लाईफस्टाईल संबंधित प्रकृतीच्या तक्रारींमुळे शरीरातील इन्सुलिनच्या क्षमतेला अवरोध निर्माण होतो. मोठ्या व्यक्तींमध्ये आढळणारा मधुमेह हा बहुतांशपणे टाईप २ प्रकारचा असतो. तिसऱ्या प्रकारचा मधुमेह गर्भारपणात होतो आणि प्रसूतीनंतर निघूनही जातो. चौथा प्रकार म्हणजे मधुमेह होण्याची पूर्वस्थिती.
टाईप १ मधुमेहाची लागण ही बहुतांशपणे लहान मुलांमध्ये होते. विशेषत: चार ते आठ वयोगटामध्ये आणि किशोरवयीन बालकांमध्ये दिसून येतो. हा मधुमेह कोणत्याही वयाच्या व्यक्तींना होऊ शकतो. त्यामुळे टाईप १ हा बालमधुमेह असल्याचा गैरसमज आहे असं औरंगाबादच्या मधुमेहतज्ज्ञ आणि टाईप १ मधुमेही बालकांसाठी कार्यरत असलेल्या उडाण संस्थेच्या संस्थापिका डॉ. अर्चना सारडा सांगतात.
टाईप १ मधुमेहाबाबत अज्ञान, निदानास उशीर
औरंगाबादपासून २७ किलोमीटर असलेल्या फुलांबरी गावातल्या झिशानला सारखी तहान लागायची. त्याला जवळच्या दवाखान्यांमध्ये दाखवलं. डॉक्टर काही सिरप द्यायचे पण त्याची तहान कमी येत नव्हती. असे दोन ते तीन दवाखाने केले. परंतु झिशानची तब्बेत अधिकच बिघडत चालली. एकदा तो चक्कर येऊनच पडला. त्याची प्रकृती गंभीर झाल्याने थेट त्याला रुग्णालयात दाखल केले. तिथे समजले की झिशानला टाईप १ मधुमेह आहे. डॉक्टरांनी दिलेल्या सिरपमुळे त्याचा मधुमेह खूप जास्त प्रमाणात वाढला होता.
या मधुमेहींमध्ये वजन कमी होणं, वारंवार भूक आणि तहान लागणं, लघवीला वारंवार होणं, लघवी साखरेसारखी चिकट होणं ही लक्षणे प्रामुख्याने दिसून येतात. परंतु केवळ पालकच नव्हे तर स्थानिक डॉक्टरांमध्ये याबाबत फारशी जागृती नसल्यानं मुलाला मधुमेह असू शकतो ही शंका देखील येत नाही. त्यामुळे निदान खूप उशीरा होते. ग्रामीण भागात डॉक्टरांमध्ये जागरुकता फार कमी प्रमाणात असल्याने या मुलांचे निदान पहिल्या टप्प्यात होतच नाही. त्यामुळे अजूनही मुलं डायबिटिक केटोएसिडोसिस (डीकेए) म्हणजे गंभीर स्वरुपाच्या टप्प्यापर्यत पोहचल्यावरंच त्यांचं निदान केले जाते, असंही पुढे डॉ. अर्चना सांगतात.
आपल्याकडे अजूनही जवळपास ५० टक्के बालके डीकेए स्थितीत पोहचल्यावरच त्यांच निदान केल जाते. त्यामुळे पालक, स्थानिक डॉक्टरांमध्ये टाईप १ मधुमेहाबाबत जागरुकता निर्माण करणे गरजेचे आहे. यामुळे या बालकांचे लक्षणाद्वारे सुरुवातीलाच निदान करणे सोपे जाईल.
इन्सुलिनबाबतचा स्टिग्मा, उपचारांबाबत गैरसमज
टाईप १ मधुमेहाबाबतच्या जागरुकतेच्या अभावामुळे पालकांना आपल्या चिमुरड्या बालकाला मधुमेह झाला आहे हा धक्का पचायला बराच वेळ लागतो. हा आजार आयुष्यभर राहणार असल्याचं बरेच पालक स्वीकारायलाच तयार नसतात. काही काळाने पालक आजार स्वीकारतात. परंतु उपचारामध्ये दररोज इन्सुलिन इंजेक्शन घ्यायला त्यांचा विरोध असतो. टाईप १ मधुमेहीच्या शरीरामध्ये इन्सुलिन तयारच होत नसल्याने त्यांना इन्सुलिन इंजेक्शन घेण्याशिवाय पर्याय नाही. वयोगट, मुलांच्या हालचाली, आहार, मानसिक स्थिती, मासिक पाळी अशा विविध घटकांवर मधुमेहाची पातळी अवलंबून असते. या बालकांमध्ये मधुमेहाची पातळी सतत वर खाली होत असते. इन्सुलिनची मात्रा ही त्याच्या शरीरातील मधुमेहाच्या पातळीवरून ठरविली जाते. त्यामुळे दिवसातून किमान तीन वेळा मधुमेहाची तपासणी करावी लागते. मूल दिवसातून चार वेळा खात असेल तर चार वेळा आणि झोपताना एकदा असं पाच वेळा इन्सुलिन घेणे गरजेचे असते. एकंदर आठ ते नऊ वेळा टोचून घेणे आणि ते ही आयुष्यभर हे स्वीकारण्यास पालक तयार नसतात.
इन्सुलिन इंजेक्शन दररोज पाच वेळा घ्यायचे म्हणजे काही गंभीर आजार असल्याचा गैरसमज मोठ्या प्रमाणात समाजात आहे. विशेषत: ग्रामीण भागात अनेक पालक मधुमेह पूर्णपणे बरा होईल, इंजेक्शनची गरज नाही अशा भूलथापांना बळी पडून झाडपाला, आयुर्वेदिक, बाबा-फकीर असे अन्य उपचारांच्या मागे धावतात. बराच काळ उपचार करूनही बालकाची स्थिती दिवसेंदिवस बिघडते. परंतु इंजेक्शनबाबतचा फोबिया खूप जास्त असल्याने अजूनही अनेक पालक मुलांना इन्सुलिन देण्यास तयार नाहीत. गोळी द्या आम्ही खातो, परंतु इंजेक्शन नाही अशीच काही पालकांची ठाम भूमिका असते.
टाईप १ मधुमेह आणि त्याच्या उपचाराबाबत ग्रामीण भागातील स्थानिक डॉक्टरांमध्ये मोठ्या प्रमाणात अज्ञान असल्याचे आढळले आहे. विविध जाहिराती पाहून, चुकीच्या माहितीतून पालक वेगवेगळ्या डॉक्टरांकडे उपचारासाठी जातात. बहुतांश वेळा हे डॉक्टर टाईप २ म्हणजेच मोठ्या माणसांमधील मधुमेहाप्रमाणे या बालकांवर उपचार करतात, जे की पूर्णपणे चुकीचे आहे. इंजेक्शनची गरज नाही, औषधांवर मधुमेह नियंत्रणात राहतो असं सांगतात. काही डॉक्टर तर लगेच आणि उशीरापर्यत परिणामक असणारे प्रीमिक्स इन्सुलिन बालकांना देतात. पाच वेळा टोचून घ्यायची गरज नाही दोन वेळाच इन्सुलिन घ्या असही सांगतात. खरतंर हे प्रीमिक्स इन्सुलिन टाईप २ मधुमेहासाठी वापरले जाते. बालकांसाठी हे इन्सुलिन घातक असते. टाईप २ मधुमेहाप्रमाणे महिन्यातून एकदा मधुमेहाची चाचणी करायला सांगतात. अशा चुकीच्या उपचार पद्धतींमुळे बालकांचा मधुमेह नियंत्रणात राहत नाही. त्यांची तब्बेत वारंवार बिघडते आणि त्यांना उपचारासाठी रुग्णालयात दाखल करावे लागते. चुकीच्या उपचारपद्धतीचे बालकांच्या प्रकृतीवरही गंभीर परिणाम होत असतात. परंतु पालकांना हे पटत नाही. एकीकडे इन्सुलिनचा स्टिग्मा आणि दुसरीकडे उपचारांबाबत योग्य माहितीचा अभाव यामुळे ते दोन वेळा इन्सुलिन देणाऱ्या डॉक्टरांकडेच जाणे पसंद करतात. त्यामुळे ग्रामीण भागात अनेक बालके योग्य उपचारांपासून वंचित राहत असल्याचे डॉ. अर्चना यांनी मांडले.
आहाराबाबत जागरुकतेचा अभाव, टाईप १ मधुमेहींना सर्व अन्नपदार्थ खाण्याची मुभा
अनेकदा डॉक्टरांमध्ये टाईप १ मधुमेहीच्या आहाराबाबतच्या माहितीचा अभाव असतो. बहुतांशपणे हे डॉक्टर बालकांना टाईप २ मधुमेहाप्रमाणेच गोड पदार्थ, बटाटा असे अनेक पदार्थ खाण्यापासून रोखतात. अन्नपदार्थांनुसार इन्सुलिनची मात्रा योग्य पद्धतीने घेऊन टाईप १ बालके सर्व अन्नपदार्थ योग्य प्रमाणात खाऊ शकतात. अगदी गोड पदार्थही. परंतु डॉक्टरांनी वाढत्या वयाच्या बालकांच्या खाण्यावर मर्यादा आणल्याने याचे गंभीर परिणाम त्यांच्या विकासावर होतात. मुलं जिवंत राहतात परंतु बालकांची वाढ नीट होत नाही. काही बालके खुरटलेली राहतात. काही बालकांमध्ये तारुण्य अवस्थाच (puberty) येत नाही. परंतु हे परिणाम दिसायला अनेक वर्ष जातात. बालरोगतज्ज्ञदेखील टाईप १ मधुमेहाबाबत फारसे जागरुक नाहीत. त्यामुळे यांचा आहार कसा असावा याबाबत डॉक्टरच अनभिज्ञ असल्याचे डॉ. अर्चना सांगतात.
आकडेवारी काय सांगते?
भारतात टाईप १ मधुमेहाची अनेक मुलं गेल्या कित्येक वर्षात वाचू शकलेली नाहीत. चेन्नईचे मधुमेहतज्ज्ञ डॉ. मोहन यांनी केलेल्या सर्वेक्षणामध्ये टाईप १ मधुमेहाच्या ६० वर्षावरील केवळ ८ ते ९ प्रौढ व्यक्ती भारतात आढळल्या. जागतिक डायबिटीस फेडरेशन २०२१ च्या अहवालानुसार, भारतामध्ये १९ वर्षाखालील सुमारे २.५ लाख बालकं ही टाईप १ मधुमेहग्रस्त आहेत. या आजाराबाबत गांभीर्यताच नसल्यानं या रुग्णांची नोंदणीही भारतात अद्याप सुरु झालेली नाही. त्यामुळं देशात या मधुमेहाच्या रुग्णांची ठोस आकडेवारीच उपलब्ध नसल्याची खंत डॉ. अर्चना व्यक्त करतात. ज्युवेनाईल डायबिटीस रिसर्च फाऊंडेशन या जागतिक संस्थेने केलेल्या दाव्यानुसार भारतामध्ये सुमारे ८ लाख बालके टाईप १ मधुमेहग्रस्त असल्याचे म्हटलयं. ही आकडेवारी वास्तवतेच्या जवळपास जात असल्याचं मानले जाते.
ग्रामीण भागातील पालकांसाठी अधिक आव्हानात्मक
इन्सुलिनसह ग्लुकोमीटर, त्याच्या पट्टया यासह महिन्याला जवळपास चार हजार रुपये खर्च येतो. ग्रामीण भागात रोजंदारीवर मजुरी करणाऱ्या पालकांना हा खर्च अजिबातच परवडणारा नाही. त्यामुळे पहिली अडचण असते पैश्याची. सध्या सरकारी रुग्णालयात इन्सुलिन मोफत मिळते. परंतु आवश्यकतेइतका साठाच उपलब्ध नसल्याने सर्वच मुलांना गरजेनुसार मिळतेच असे नाही. ग्लुकोमीटर आणि त्याच्या पट्टया सरकारी रुग्णालयात मिळत नाही. त्यामुळे इन्सुलिनसह हाही खर्च पालकांना उचलणे शक्य नसते.
दुसरे आव्हान म्हणजे साक्षरतेचा अभाव. टाईप १ मधुमेहामध्ये मधुमेहाच्या तपासणीपासून इन्सुलिन घेणे, आहार नियंत्रित ठेवणे या सर्वच बाबींमध्ये शिक्षित असल्यास अधिक सोपे जाते. ऊसतोड कामगार, मोलमजुरी करणाऱ्या अनेक महिलांना लिहिता वाचता येत नसतं. अशा महिलांना ग्लुकोमीटरवरील आकडेही वाचता येत नाही. मग साखरी किती वाढली, इन्सुलिनची मात्रा सिरींजमध्ये कशी भरायची काहीच माहिती नसते. काही महिला थोड्याबहुत शिकलेल्या असल्या तरी आहारावर नियंत्रण ठेवा म्हणजे काय करा हेच त्यांना समजत नाही. कार्बोहायड्रेड, फायबर, प्रोटीन हे शब्दच त्यांच्यासाठी नवे असतात.
औरंगाबादच्या अंतराला एक वर्षाची असताना टाईप १ मधुमेह असल्याचे समजले. पालकांसाठी हा खूप मोठा धक्का होताच. कमी पगार, भाड्याचं घर यामध्ये अंतराच्या औषधांचा खर्च कसा चालवायचा असे अनेक प्रश्न अंतराच्या आईवडिलांपुढे होते. परंतु याही पेक्षा तिला इन्सुलिन कस द्यायचं, तिला काय खायला द्यायचं हेच अंतराच्या आईला दोन वर्षे समजत नव्हते. त्यामुळे मग अंतराची तब्बेत सारखी बिघडायची तिला सहा ते सात वेळा रुग्णालयात दाखल करण्याची वेळ आली. तिची नजर देखील गेलेली. आपली मुलगी जगणारच नाही आणि मी देखील जगू शकणार नाही, हीच भीती त्यांच्या मनात दिवसेंदिवस वाढत चालली होती, असं अंतराची आई मंजुषाताई सांगतात.
मंजुषाताईंसारखे अनेक पालक आहेत ज्यांना मार्गदर्शन करणारी कोणतीच यंत्रणा ना सरकारी रुग्णालयात आहे ना खासगीमध्ये. त्यामुळे मग रोजचा दिवस नवं आव्हान घेऊन यांच्यापुढे उभा ठाकलेला असतो.
इन्सुलिन घ्या पण कसं घ्या हेच कुणी सांगत नाही. बऱ्याचदा एकाच ठिकाणी इन्सुलिन घेऊन मुलांना लायपोझ म्हणजे गाठी तयार होतात. या गाठींवर इन्सुलिन टोचत नाही. मग मुले याच गाठींवर इन्सुलिन घेतात. परंतु खरतंर अशा लायपोझवर घेतलेले इन्सुलिन योग्यरितीने शरीरात पोहचत नाही आणि प्रभावीपणे कामही करत नाही. इन्सुलिन २६ डिग्रीपेक्षा अधिक तापमान असल्यास फ्रिजमध्ये ठेवणे गरजेचे असते. खेड्यामध्ये मजुरी करणाऱ्या पालकांकडे फ्रिज असतोच असे नाही. शेजारीपाजारीही कोणी फारसे मदत करत नाही, असाच अनुभव अनेक पालकांनी मांडला. तसेच गावामध्ये अनेकदा भारनियमन १२ ते १४ तास चालते. अशावेळी इन्सुलिन योग्य तापमानामध्ये न ठेवल्याने खराब होण्याचा धोका जास्त असतो. “बाहेर जाताना इन्सुलिन थंड ठेवायच म्हणजे कसं घेऊन जायचं हे पालकांना माहित नसतं. ते ओल्या फडक्यात गुंडाळून येतात. खरतंर इन्सुलिन कुलंट जेलपॅकसोबत नेणे अपेक्षित असते. अशा अनेक छोट्या छोट्या बाबींमध्ये पालकांना मार्गदर्शन करणे आवश्यक असते. अन्यथा पालक चुकीच्या पद्धतीने उपचार देत राहतात आणि याचे गंभीर परिणाम बालकांच्या शरीरावर होत असतात,” असे टाईप १ मधुमेहीच्या पालक आणि उडाण संस्थेतील पूजा दुसड सांगतात.
“या बालकांमध्ये शरीरातील साखरेची पातळी कमी होण्याचा धोका असतो याला हायपो असं म्हणतात. ही जीवघेणी अवस्था वेळीच ओळखून मुलांना साखर खायला देणं गरजेच असते. परंतु हायपो म्हणजे काय, कसा ओळखायचा, किती साखर द्यायची, साखरेऐवजी इतर गोड पदार्थ दिले तर चालतात का या त्यांच्या शंकाच निरसन कोण करणार ?” असा प्रश्न डॉ. अर्चना उपस्थित करतात तेव्हा ग्रामीण भागातील पालकांपुढे आव्हानांचा डोंगर केवढा मोठा आहे याची प्रचिती येते.
ग्रामीण भागात बहुतांशपण आईवडील दोघपण काम करत असतात. शेतावर मोलमजुरी किंवा रोजंदारीच्या कामासाठी ते मुलांना आजीआजोबांकडे घरी ठेवून जातात. आजी आजोबाला इन्सुलिन कसं द्यायचं माहित नसतं. त्यामुळे मग मुलांची दुपारचा मात्रा चुकते. बालकाची काळजी घेण्याची बहुतांश जबाबदारी ही आईवर असल्याने तिच्यावर खूप जास्त ताण येतो. मुलाच्या खाण्यावर बंधन घातली म्हणून सूनेला सासू सासरे वारंवार बोलत असतात. त्यांना मुलाला काय आजार आहे हे समजत नाही. एकीकडे मोलमजुरी, घरातील ताणतणाव सहन करत संसाराचा गाडा ओढायचा आणि दुसरीकडे मुलाची काळजी घ्यायची अशी तिची दुहेरी कुचंबणा होते.
सोशल स्टिग्मा
टाईप १ मधुमेहाबाबतच्या जागरुकतेच्या अभावामुळे या आजाराबाबतचा सोशल स्टिग्मादेखील दिवसेंदिवस वाढत आहे. टाईप १ मधुमेहींसोबत खाल्ल्याने, जवळ राहिल्याने हा आजार पसरू शकतो असा मोठा गैरसमज ग्रामीण भागात आढळतो. त्यामुळे या बालकाला सामावून घेतले जात नाही. शाळेमध्येही प्रवेश घेण्यापासून मित्रमैत्रिणी न होणे अशा अनेक अडचणी येतात. टाईप १ मधुमेहामुळे मुलींची लग्न जुळण्यामध्येही अनेक अडथळे येतात. इतक्या लहान वयापासूनच सोशल स्टिग्म्याला सामोरे जावे लागल्याने मुलांच्या मानसिक स्थितीवरही याचा परिणाम होतो. दुसरीकडे समाजात या आजाराला स्वीकार्हता नसल्याने मग दया दाखविली जाते. नोकरीमध्येही या आजाराला स्वीकार्हता नाही. त्यामुळे मग हा आजार लपवण्याकडे अधिक कल असतो. पालकही लग्न किंवा कौटुंबिक कार्यक्रमांमध्ये जाणे टाळतात. सोशल स्टिग्म्यामुळे केवळ बालकाच्या नव्हे तर कुटुंबाच्या मानसिक आणि सामजिक आयुष्यावर परिणाम होत असतो, असं डॉ. अर्चना स्पष्ट करतात. खरतंर समाजासाठी रोल मॉडेल असलेल्या कलाकारांमध्ये अनेकजणांना टाईप १ मधुमेह आहे. आपल्या आजाराची माहिती यांनी खुलेपणाने व्यक्त केली, तर हा सोशल स्टिग्मा कमी होण्यास खूप मदत होईल. परंतु हे कलाकार यासाठी भरमसाठ पैशांची मागणी करत असल्याची खंत डॉ. अर्चना यांनी व्यक्त केली.
‘उडाण’चा भक्कम आधार
ग्रामीण भागातील टाईप १ मधुमेही आणि पालक अनेक संकटांमध्ये घेरले असले तरी त्यांच्या आयुष्यात आशेचा किरण जागविण्याचे काम औरंगाबादची उडाण संस्था करत आहे. संस्थेमध्ये मुलांना इन्सुलिन, ग्लुकोमीटर, त्याच्या पट्ट्या अशी आवश्यक सर्व साधने मोफत मिळत असल्याने अनेक कुटुंबाचा आर्थिक भार कमी झाला आहे. इन्सुलिन मुलांना केवळ जिवंत ठेवू शकते, परंतु त्यांच्या सर्वसामान्य आयुष्य नाही देऊ शकत हे उलगडून सांगताना डॉ. अर्चना सांगतात, “हा आजार आयुष्यभऱ आहे. त्यामुळे मधुमेहाची तपासणी करणे, त्यानुसार इन्सुलिनची मात्रा ठरविणे अशा अनेक बाबी आम्ही पालकांना शिकवितोच परंतु त्यासोबतच बालकांना पण स्वत:ची काळजी घेण्यास सक्षम बनवितो.” सध्याच्या घडीला उडाणमधली सात-आठ वर्षाची मुल स्वत:हून इन्सुलिन घेतात, मधुमेह तपासणी करतात. वीज किंवा फ्रिज उपलब्ध नसल्यास इन्सुलिन थंड ठेवण्यासाठी माती आणि वाळूचा वापर करत इन्सुलिन पॉटही उडाणने तयार केला आहे. विशेष म्हणजे ज्या पालकांना लिहिता वाचताही येत नाही, अशा पालकांना अंक ओळख शिकवण्यापासून त्याचे बोट धरून मुलांचे आयुष्य घडविण्याची हिंमत उडाण देत आहेत. त्यामुळेच आज ऊसतोड कामगार, शेतमजुर, रोजंदारीवर काम करणारे मजूरदेखील मधुमेह तपासणी, इन्सुलिन देणे अशा अनेक बाबी सहजपणे करत आहेत. “आमचे पालक निरक्षर असले तरी प्रशिक्षणाच्या मदतीने जेवणामध्ये कार्बोहायड्रेट, प्रोटीन, फायबर याचे प्रमाण मोजायला शिकले आहेत. जेवणातील पदार्थानुसार ते मुलांची इन्सुलिनची मात्रा ठरवितात,” असे उडाणच्या पूजाताई अभिमाने सांगतात. पालक, मुले यांना आजाराबाबत इथंभूत माहिती विविध खेळ, चित्रे यांच्या माध्यमातून टप्प्याटप्प्याने समजावली जाते. कोणतीही अडचण आली तर तत्परतने मार्गदर्शन करण्यासाठी २४ तास हेल्पलाईन उडाणमार्फत चालविली जाते. इतकेच नव्हे तर उपचाराव्यतिरिक्त मुलांचा विकास, कौटुंबिक प्रश्न, किशोरअवस्थेतील अडचणी, लग्न, शिक्षण, नोकरी यामधील सोशल स्टिग्मा अशा विविध टप्प्यांवर उडाण मुलांच्या आणि त्यांच्या पालकांच्या पाठिशी खंबीरपणे उभे आहे. त्यामुळेच आज अनेक मुले विविध क्षेत्रांमध्ये कार्य़रत आहेत.
ग्रामीणमधल्या पालकांच्या समस्या समजून या मुलांसाठी काम करणाऱ्या संस्था किंवा यंत्रणा फारशा नाहीत अशी खंत डॉ. अर्चना व्यक्त करतात. त्या पुढे म्हणतात, “वीस वर्षापूर्वी मी जेव्हा औरंगाबादला आले तेव्हा मराठवाड्यामध्ये टाईप १ मधुमेहाची एकही प्रौढ व्यक्ती नव्हती. या मुलांची किडणी खराब होते, डोळे जातात, हार्ट एटक येतो आणि ही मुलं मरतात. त्यामुळे यांच्याकडे लक्ष कशाला द्यायच अशीच प्रतिक्रिया बऱ्याच जणांची होती. श्रीमंत, उच्चशिक्षित घरातील मुले जगणार आणि गरीब, निरक्षर घरातील मुलांना मरण्याशिवाय पर्याय नाही हेच वास्तव होतं. खेड्यापाड्यातील या मुलांना जगविण्यासाठी आणि घडविण्यासाठी म्हणून मी उडाण सुरू केली. आज १२०० मुलं याच्या सावलीत वाढत आहेत याचा मला आनंद आहे. परंतु अनेक मुलांपर्यत उडाण अजूनही पोहचू शकलेलं नाही याच वाईट देखील वाटतं.” उडाणमध्ये केवळ औरंगाबदच नव्हे तर राज्यातील विविध जिल्ह्यांमधून बालके उपचारासाठी येतात.
खरंतर या मुलांची, त्यांच्या पालकांची सर्वात मोठी गरज म्हणजे आधाराची. तुम्ही हे करू शकता आणि तुमचं मूल इतर मुलांप्रमाणे सर्व काही करू शकतं हा आत्मविश्वास देणारा खांद्यावर एक हात त्यांना हवा असतो. हा हात उडाणच्या माध्यमातून डॉ. अर्चना यांनी दिला आहे. त्यांनी टाईप १ मधुमेही पालकांना प्रशिक्षण दिले असून आता असे अनेक हात इतर पालकांना मार्गदर्शन करत आहेत.
अपंगत्वाचा शिक्का नको, जगण्याचा अधिकार हवा
टाईप १ मधुमेहाच्या रुग्णांना अपंगत्वाच्या दर्जा द्यावा का अशी चर्चा गेल्या काही वर्षांपासून सुरू आहे. काही पालकांनी यासाठी होकार दर्शविला आहे. यामागे बालकाला नोकरी आणि शिक्षणामध्ये प्राधान्य मिळेल ही मानसिकता आहे. परंतु टाईप १ सोबत प्रवास करणाऱ्या बालकांनी आम्हाला अपंगत्वाचा शिक्का नको, अशी ठाम भूमिका व्यक्त केली असल्याचे डॉ. अर्चना सांगतात. बालके म्हणतात, “निक जॉनस, वसिम अक्रम, सोनम कपूरपासून ते युकेच्या माजी पंतप्रधान थेरेसा मे या सर्वाना टाईप १ मधुमेह आहे, तरी या क्षेत्रामध्ये अव्वल पदावर पोहचू शकले. आवश्यक सोईसुविधा, मार्गदर्शन आणि समाजात स्वीकार्हता मिळाल्यास आम्ही टाईप १ मधुमेही सर्वसामान्यांप्रमाणेच आयुष्य जगू शकतो. त्यामुळे गरीब, अशिक्षित कुटुंबातील आमच्यासारख्या टाईप १ मधुमेहींना आरक्षण नको तर जगण्याचा अधिकार हवा आहे.”