डॉ. सतीश श्रीवास्तव
देशातील आरोग्य व्यवस्थेचे एकूण चित्र अस्वस्थ करणारे असल्याचे एका ताज्या अहवालात नमूद करण्यात आहे. हे चित्र बदलण्यासाठी सरकारने राष्ट्रीय उत्पन्नाच्या किमान पाच टक्के इतका खर्च पुढील पाच वर्षे केला पाहिजे.
‘नॅशनल हेल्थ प्रोफाइल- २०१८’ या भारतातील आरोग्य व्यवस्थेचा लेखाजोखा सरकारच्या आरोग्य व कुटुंब कल्याण मंत्रालयामार्फत नुकताच प्रसिद्ध झाला. आरोग्याच्या बाबतीत देशाने काही थोडय़ा क्षेत्रांत प्रगती केलेली असली तरी देशातील आरोग्य व्यवस्थेचे एकूण चित्र अस्वस्थ करणारे आहे. पोलिओ किंवा देवीसारखे आजार देशातून नष्ट झाले आहेत. १९९१ मध्ये एक हजारात जन्म दर २९.५ होता तो २०१६ पर्यंत २०.४ इतका कमी झाला. मृत्यू दरातही या काळात घट झाली. अर्भक मृत्यू दर घटला. स्त्री-पुरुष आयुष्यमान वाढले; परंतु जुन्या रोगांच्या जागी (प्लेग, कॉलरा, हिवताप इ.) नवे साथीचे रोग (स्वाइन फ्लू, चिकन गुनिया, डेंग्यू, इ. विषाणूजन्य रोग) निर्माण झाले. त्याहीपेक्षा जीवनशैलीत बदल झाल्याने निर्माण झालेले (नॉन कम्युनिकेबल) रोग उदा. पक्षाघात (स्ट्रोक) मधुमेह, हृदय, किडनी, श्वसनासंबंधीचे विकार इत्यादींत वाढ झालेली आहे. भारतातील जवळपास अडीच लाख लोक रस्ता अपघात आणि सर्पदंश या दोन कारणांनी दर वर्षी मरण पावतात. कुष्ठरोगाचे समूळ उच्चाटन जाहीर झाले असले तरी महाराष्ट्रात अडीच लाख कुष्ठरोगी असल्याचे नुकत्याच एका सर्वेक्षणात दिसून आले आहे. ही स्थिती दु:खदायक आणि विदारक आहे. देशात सार्वजनिक आणि खासगी क्षेत्रात वैद्यकीय सेवा दिली जाते; परंतु देशातील ८०% आरोग्य सेवा ही खासगी क्षेत्राकडून घेतली जाते.
एक हजार लोकसंख्येसाठी एक डॉक्टर हे जागतिक आरोग्य संघटनेने ठरविलेले प्रमाण आहे. या प्रमाणानुसार भारतात १ कोटी ३४ लाख डॉक्टर हवेत! भारतात २०१७ पर्यंत अॅलोपॅथिक डॉक्टरांची संख्या होती १० लाख ४१ हजार ३९५, तर आयुर्वेदिक, होमिओपॅथिक, युनानी आणि अन्य डॉक्टरांची संख्या होती ७ लाख ७३ हजार ६६८. दंत आरोग्य तर वाऱ्यावरच आहे. कारण सबंध देशात दंतवैद्यकांची संख्या आहे केवळ ७,२३९. अॅलोपॅथिक डॉक्टरांपैकी एक टक्का म्हणजे १ लाख डॉक्टर सार्वजनिक वैद्यकीय सेवेत आहेत.
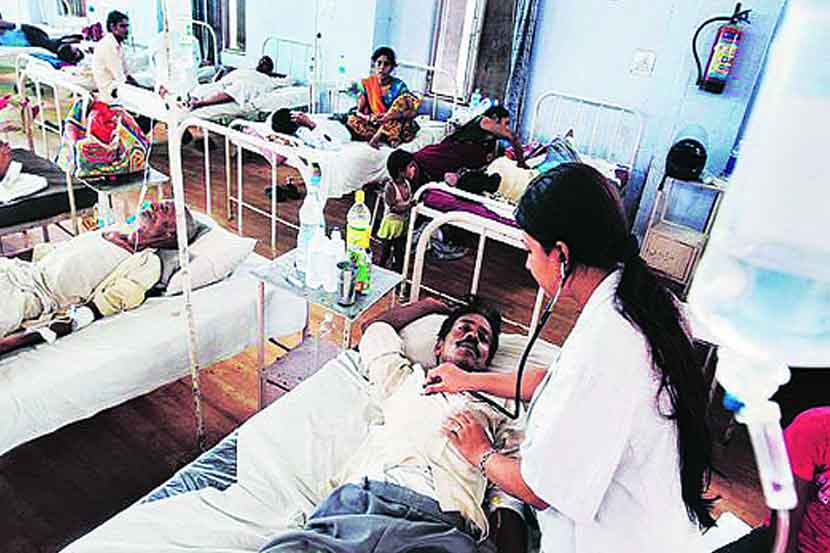
सरकारी इस्पितळांत ११,०८२ पेशंट्समागे एक डॉक्टर, तर २०४६ रुग्णांसाठी एक बेड असे भारतात प्रमाण आहे. सरकारी हॉस्पिटलमध्ये मनुष्यबळ आणि इतर साधनांच्या अभावामुळे एकूण रुग्णांपैकी ८० टक्के रुग्ण खासगी वैद्यकीय सेवा स्वीकारतात. वैद्यकाच्या टंचाईमुळे अनधिकृत वैद्यकीय व्यवसाय करणारे देशात फोफावले आहेत. एमडी, एमएस अशा निष्णात वैद्यकांची तर अधिकच चणचण आहे. जनरल मेडिसिन, हृदयरोग, मधुमेह, बालरोग, किडनी व मूत्रविकार, मेंदूविकार, श्वसनविकार, स्त्रीरोग, हाडांचे विकार इ. विषयांतील तज्ज्ञ व शल्यचिकित्सक यांची देशात मोठय़ा प्रमाणावर कमतरता आहे. प्राथमिक आणि तालुका स्तरावर असे तज्ज्ञ उपलब्ध नसतात. देशातील मेडिकल कॉलेजेसमध्ये ६७ हजार जागा एमबीबीएसच्या, तर २४,८७३ जागा पदव्युत्तर अभ्यासक्रमासाठी आहेत. याचा परिणाम स्वाभाविकच तज्ज्ञ डॉक्टर अतिशय कमी प्रमाणात तयार होतात.
भारत हा सहा कोटी मधुमेहग्रस्त लोकांचा देश आहे; परंतु मधुमेहतज्ज्ञांची संख्या हजाराच्या आत आहे. ग्रामीण भागाची रुग्णसेवा हलाखीची आहे. राष्ट्रीय आरोग्य अहवालानुसार ग्रामीण भागात सुमारे २० हजार सरकारी इस्पितळे आहेत. त्यातून २ लाख ८० हजार बेड्सची सोय आहे. तालुका अथवा जिल्ह्य़ाच्या गावी जाणे, तेथील महागडी वैद्यकीय सेवा मिळविणे, स्वत:चा रोजगार बुडविणे या सगळ्या कारणांमुळे जशी वैद्यकीय सेवा उपलब्ध होईल ती स्वीकारणे ग्रामीण भागात क्रमप्राप्त ठरते. आधुनिक वैद्यकीय सेवा ग्रामीण भागात जर सहज उपलब्ध झाली तर भारतातील शरीरशास्त्राशी संबंधित किती तरी अंधश्रद्धा, अज्ञान आणि त्यासंबंधीची फसवणूक दूर होऊ शकते.
या दुर्धर रोगाचे मूळ मुख्यत: केंद्र व राज्यांचा आरोग्य सेवेवरील अत्यंत कमी खर्च हा आहे. आरोग्य सेवा हा राज्यांच्या अखत्यारीतील प्रश्न असला तरी राज्यांच्या आरोग्य खर्चात केंद्र शासनाचा वाटा हा ६७ टक्के आहे. जागतिक आरोग्य संघटनेच्या आकडेवारीनुसार भारत हा स्थूल राष्ट्रीय उत्पादनाच्या (ॅऊढ ) फक्त १% खर्च करतो. हा बांगलादेश वगैरे अल्प उत्पन्न देशापेक्षाही कमी आहे.
आरोग्य सेवेसाठी स्वत:च्या खिशातून करण्यात येणारा खर्च (आऊट ऑफ पॉकेट एक्सपेंडिचर) भारतात शहरी व ग्रामीण अशा दोन्ही भागांत अधिक (अनुक्रमे ६९% आणि ७५%) आहे. आरोग्य खर्च मित्र, नातेवाईक व उधारउसनवार करून भागविला जातो. देशातील बहुतांश लोकांना आरोग्य विम्याचे संरक्षण नाही. पंतप्रधानांनी ‘आयुष्यमान भारत किंवा प्रधानमंत्री जन आरोग्य योजना’ सुरू केली आहे. ही योजना किती पारदर्शीपणे, कार्यक्षमतेने आणि प्रामाणिकपणे अमलात येते यावर या योजनेची यशस्विता अवलंबून राहील.
डॉक्टरांचा तुटवडा कमी करण्यासाठी आयुष डॉक्टरांना अॅलोपॅथिक सेवा करण्याची परवानगी देण्यात आली आहे. अर्थात याला अॅलोपॅथिक डॉक्टरांचा विरोध आहे. राष्ट्रीय आरोग्य धोरणात जरी सार्वजनिक आरोग्य सेवांचा लाभ घेणाऱ्यांच्या प्रमाणात सध्याच्या २० टक्क्यांपासून ५० टक्क्यांपर्यंत वाढ करण्याचे उद्दिष्ट असले तरी ते साध्य करण्यासाठी डॉक्टर्स, नस्रेस, तंत्रज्ञ तसेच इस्पितळे, यंत्रसामग्री, औषधे यावर मोठय़ा प्रमाणात खर्च करणे आवश्यक आहे. देशात ४७६ सरकारी व खासगी वैद्यकीय महाविद्यालये आहेत. खासगी महाविद्यालयांची एमबीबीएस विद्यार्थ्यांसाठी असणारी फी २२ ते २५ लाख, तर पदव्युत्तर वर्गाची फी काही कोटी रुपयांमध्ये आहे. यानंतर क्लिनिक, यंत्रसामग्री, कर्ज घेतले असल्यास त्याचे हप्ते व व्याज इत्यादींचा खर्च विचारात घेता वैद्यकीय शिक्षण व व्यवसाय किती कमालीचा खर्चीक झाला आहे याची कल्पना येऊ शकते. आदान खर्च (इनपुट कॉस्ट) एवढय़ा मोठय़ा प्रमाणावर असल्यास त्या सेवेच्या मोबदल्यातही वाढ होऊ लागते. सामान्यांना ही सेवा न परवडणारी असते. शिक्षणाचा हा खर्च कमी करण्यासाठी राज्य आणि केंद्र सरकारने खासगी क्षेत्रात भागीदारी पब्लिक प्रायव्हेट पार्टनरशिप) करून वैद्यकीय महाविद्यालये स्थापन करणे गरजेचे आहे. गुजरातमध्ये सात, तर महाराष्ट्रातही दोन ठिकाणी अशी महाविद्यालये उभारण्यासाठी संबंधित सरकारे प्रयत्नशील आहेत; परंतु सर्व राज्यांत अशी अधिक महाविद्यालये स्थापन होणे आवश्यक आहे.
भारतीय व्यक्तीचा औषधांवरील खर्च आरोग्य सेवेवरील एकूण खर्चाच्या ५१% इतका आहे. ‘नॅशनल फार्मास्युटिकल एजन्सी’ या औषध किंमत नियामक संस्थेने ८५० औषधांच्या किमती कमी केल्या आहेत. तसेच हृदयशस्त्रक्रियेत वापरल्या जाणाऱ्या ‘स्टेंट’च्या किमती कमी केल्या असल्या तरी खासगी वैद्यकीय सेवा अद्यापही खर्चीक आहे.
आपली सार्वजनिक आरोग्य व्यवस्था ही जर्जर व खिळखिळी झाली आहे. केंद्र आणि राज्यांच्या अर्थधोरणात सर्वाधिक प्राधान्य मिळावे असा हा विषय आहे. आरोग्य सेवा हा एक प्रचंड मोठा उद्योग आहे. २०३० पर्यंत देशाला आणखी २० लाख डॉक्टर्स व चार लाख नस्रेसची आवश्यकता आहे. माहिती व तंत्रज्ञान, संगणक व इंटरनेट, डिजिटल प्रतिमा, मोबाइल अॅप, इलेक्ट्रॉनिक उपकरणे यांमुळे वैद्यकीय सेवेत क्रांतिकारी बदल झाले आहेत. गुणवत्ता व कौशल्य यात मोठी वाढ झाली आहे. त्यामुळे वैद्यकीय यंत्रे व उपकरणांचे औद्योगिक क्लस्टरला चालना दिली पाहिजे. तसेच या साधनांचे प्रमाणीकरण, गुणवत्ता यावर नियंत्रण हवे. औषध उद्योग, हॉस्पिटलसाठी लागणारी अद्ययावत यंत्रे, इलेक्ट्रॉनिक उपकरणे, पायाभूत सुविधा, मेडिकल टुरिझम, औषध व उपकरणांची निर्यात या सर्व माध्यमांतून किमान तीन कोटी लोकांना रोजगार उपलब्ध होऊ शकतो आणि अब्जावधी रुपयांची देशाच्या राष्ट्रीय उत्पन्नात भर पडू शकते. देशाच्या दृष्टीने सर्वाधिक महत्त्वाच्या अशा या क्षेत्रात सरकारने मोठय़ा प्रमाणात खर्च करण्याची गरज आहे. नुसत्या तात्पुरत्या मलमपट्टीने हे दुखणे दूर होणारे नाही. यासाठी मोठी शस्त्रक्रिया करण्याची गरज आहे. आरोग्य सेवेचे बळकटीकरण करणे, डॉक्टर्स, नस्रेस, प्रशिक्षित कर्मचारी यांना शिक्षण देणाऱ्या महाविद्यालयांत वाढ, ग्रामीण भागात पायाभूत सुविधा याला त्वरित प्राधान्य देणे आवश्यक आहे. आरोग्य सेवेच्या विस्तारातून (ज्याची भारताला नितांत आवश्यकता आहे.) सरकारला मोठय़ा प्रमाणावर उत्पन्न मिळेलच, परंतु त्याचबरोबर सामाजिक सेवेबरोबर राष्ट्रीय उत्पन्नात भर घालणाऱ्या या उद्योगाचा विस्तार होईल.
ग्रामीण भागात आरोग्य सेवा वाढविणे, फिरते दवाखाने, सार्वजनिक सेवेतील डॉक्टर्स, नस्रेस यांना उत्कृष्ट व आकर्षक वेतनश्रेणी व सुविधा, औषध व वैद्यकीय यंत्रे व उपकरण उद्योगांना चालना, अपघातग्रस्तांसाठी अधिक ट्रॉमा सेंटर्स, सर्पदंशावरील व इतर सर्व आवश्यक औषधांचा ग्रामीण भागातील आरोग्य केंद्रात पुरेसा पुरवठा, वैद्यकीय संशोधनाला प्रोत्साहन आदींसाठी सरकारने राष्ट्रीय उत्पन्नाच्या किमान पाच टक्के इतका खर्च पुढील पाच वर्षे केला पाहिजे. आरोग्यसंपन्न जनता हीच राष्ट्राची आर्थिक प्रगती करू शकते. मानव संसाधन हीच खरी राष्ट्रीय संपत्ती आहे.
लेखक आरोग्य अर्थशास्त्राचे अभ्यासक आहेत.
satish.shree@gmail.com